Lesão da cartilagem:
O que é a Cartilagem?
A cartilagem consiste em uma fina membrana que recobre as superfícies ósseas na região de conexão entre ósseos (articulação). Não havendo vasos ou nervos nessa estrutura, ela não tem capacidade de sentir dor. Sendo assim, funciona como uma verdadeira capa protetora, de maneira que possamos executar movimentos, atividades de vida diária e esportes sem sintomas!
Como ocorre uma lesão de cartilagem
A lesão da cartilagem pode ocorrer por traumas agudos como entorses ou quedas, ou mesmo por sobrecarga, secundaria a conflitos anatômicos, desalinhamento dos membros (joelhos tortos ou rodados), ou ainda por doenças específicas como ostecondrítes ou tumores. Está associada a lesão de ligamentos ou meniscos e não devem ser negligenciadas quando do tratamento dos mesmos.
Quais são os sintomas
O mais comum é dor. A localização da dor e suas características vão depender do tipo de lesão (ver abaixo) e onde ela está (fêmur, tíbia ou patela). Inchaço é muito comum também que pode ser agudo ou ocorrer varias vezes mesmo em movimentos sutis. Sensação de bloqueio (travamento) do joelho ou insbalidade podem estar relacionadas aos pequenos fragmentos condrais soltos no joelho
Todas as lesões são iguais?
Não! Umas lesões são muito diferentes das outras. Por isso usamos algumas classificações para entender a lesão e melhor trata-la. A classificação mais usada é a da ICRS (tipo a Sociedade Mundial de Regeneração de Cartilagem). Na classificação original, a lesão Grau 1 consiste em uma lesão superficial com amolecimento e fissuras; Grau 2, uma lesão parcial que não chega a 50% da espessura da cartilagem; Grau 3, uma mais profunda que acomete mais que 50% da espessura da cartilagem; Grau 4, que acomete toda a espessura da cartilagem, expondo o osso subcondral. Há outras modificações dessa classificação que são mais precisas e mais modernas, porém não vem muito ao caso aqui.
Bom, a história clínica e exame físico podem levantar essa suspeita. Nenhum exame de imagem é ótimo para ver lesões de cartilagem, porém o melhor para fechar o diagnóstico e definir a conduta é a Ressonância Magnética. Nesta podemos ter uma boa ideia do tamanho e da profundidade da lesão, embora haja mesmo grande discrepância, muitas vezes, entre a imagem analisada e a lesão propriamente dita, no ato cirúrgico. Radiografias com apoio dos membros são indispensáveis também, não apenas para definir a necessidade de correções do eixo (no caso de joelhos tortos para fora ou para dentro), como costumam ser os exames de escolha para seguimento dos pacientes operados (quando há necessidade de operar, que é a minoria dos casos).
Quando operar?
Em primeiro lugar é importante dizer que muito poucos casos são cirúrgicos! Reabilitação funcional (fisio ou atividade física) são o tratamento de escolha para os Gruas 1 e 2, podendo-se associar algumas medicações e estratégias nutricionais. Nos Graus 3 e 4, na falha das medidas iniciais, podemos considerar o tratamento operatório.
As estratégias cirúrgicas, por sua vez, são diversas e dependem muito do tamanho, profundidade e dimensões das lesões.
Microfraturas
A técnica de microfratura é apropriada apenas para lesões muito pequenas, muitas vezes não visíveis aos exames de imagem e encontradas casualmente durante a artroscopia. Busca, agudizar as bordas da lesão para permitir um canal de migração celular. Fazemos então pequenas perfurações no osso para conectar a lesão à medula óssea, de modo que permita que as células migram de uma para outra. Costumeiramente, formam um coágulo, que se diferencia em um tecido cartilagem-like, que tem a capacidade de cobrir, porém não resiste muito ao stress temporal.
Transplante Osteocondral Autólogo (OATS, Mosaicoplastia)
Nesta técnica, retiramos a cartilagem de uma superfície do joelho que recebe pouca ou nenhuma carga (há regiões de cartilagem “sobrando” no joelho) e transferimos para a área de carga lesada. Essa é uma das melhores técnicas que temos à disposição pois garantimos que a superfície de cobertura seja idêntica à cartilagem nativa. Costuma resistir bem ao tempo e ao stress, sendo uma das técnicas de escolha para lesões que não sejam muito largas, porém sejam profundas.

AMIC (“Membrana”)
A técnica de “Matriz autólogo indutora da condrogênese”, chamada de AMIC, é uma ótima alternativa para lesões de maiores dimensões. Nessa, adicionamos ao procedimento descrito para microfraturas (acima), uma membrana de colágeno, que inserida no topo da lesão aumenta a adesão das células formadoras de cartilagem (condrócitos). Nosso grupo foi o primeiro a trazer essa técnica para o Brasil, e temos a mais larga e longo experiência, com artigos publicados em diversos periódicos.
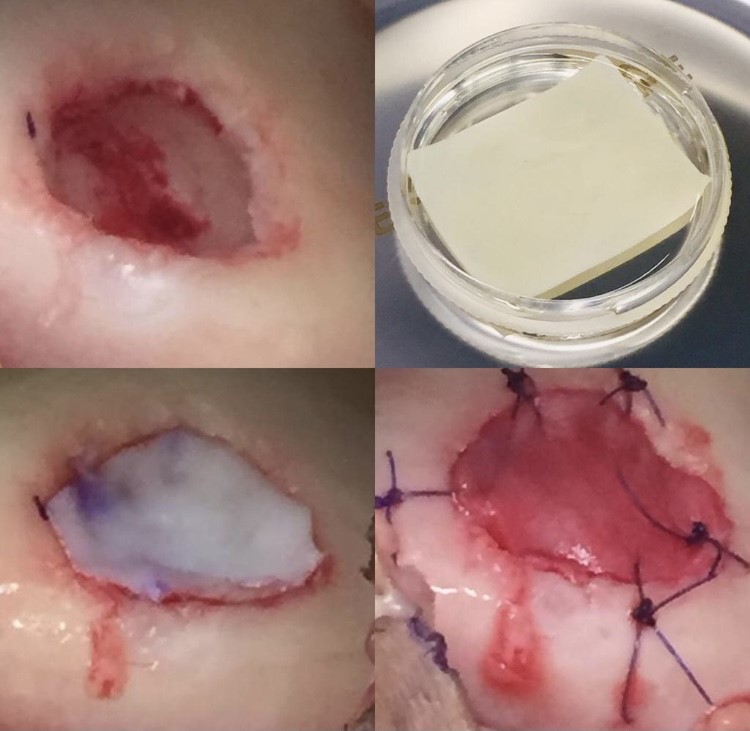
Transplante de condrócitos ou de células mesenquimais (as células “tronco”)
Este consiste no procedimento ideal pois trazemos as células já cultivadas em laboratório direto na membrana utilizada para realizar o AMIC. Assim, não apenas conseguimos um número de células muito maior (podemos na verdade controlar quantas células queremos colocar naquela lesão), mas também não precisamos perfurar o osso, que servirá de arcabouço e apoio para a nova superfície articular. Essa técnica foi desenvolvida na Suécia e aprimoradas nos EUA, sendo realizada nestes territórios desde 1984, com excelentes resultados no tratamento mesmo das mais didies e complexas lesões;

Transplante Osteocondral Homólogo
Essa é a técnica de eleição para os casos mais graves ou naqueles em que as outras falharam. Assemelha-se ao OATS (veja acima), só que ao invés de tirar a cartilagem de uma zona do joelho de menor carga, usamos um doador humano. Sim, é um transplante de cartilagem. A vantagem é que conseguimos tratar lesões muito grandes e com grande acometimento ósseo além da própria cartilagem. Podemos tratar lesões em diversos locais também e a área doadora é a mesma da área receptora (o mesmo lugar do fêmur onde está a lesão do paciente é de onde retiraremos a cartilagem do doadro) o que tem relevancia na questão do formato e espessura da cartilagem. Já há longo seguimento nestes casos nos EUA principalmente, com excelentes resultados. Aqui no Brasil, já fazemos essa modalidade.

Artigos dr Pedro Debieux sobre cartilagem
- Lima FM, Debieux P, Aihara AY, Cardoso FN, Franciozi CE, Grimberg A, Fernandes ARC. The development of the intercondylar notch in the pediatric population. Knee. 2020 Jun;27(3):747-754. doi: 10.1016/j.knee.2020.04.020. Epub 2020 May 29. PMID: 32563432.
- Astur DC, de Freitas EV, Cabral PB, Morais CC, Pavei BS, Kaleka CC, Debieux P, Cohen M. Evaluation and Management of Subchondral Calcium Phosphate Injection Technique to Treat Bone Marrow Lesion. Cartilage. 2019 Oct;10(4):395-401. doi: 10.1177/1947603518770249. Epub 2018 Apr 18. PMID: 29667853; PMCID: PMC6755871.
- Nakama GY, Kaleka CC, Franciozi CE, Astur DC, Debieux P, Krob JJ, Aman ZS, Kemler BR, Storaci HW, Dornan GJ, Cohen M, LaPrade RF. Biomechanical Comparison of Vertical Mattress and Cross-stitch Suture Techniques and Single- and Double-Row Configurations for the Treatment of Bucket-Handle Medial Meniscal Tears. Am J Sports Med. 2019 Apr;47(5):1194-1202. doi: 10.1177/0363546519830402. Epub 2019 Mar 21. PMID: 30897004.
- Ambra LF, Kaleka CC, Debieux P, Almeida JC, Shah N, Cohen M, Gomoll A. Radiographic Methods Are as Accurate as Magnetic Resonance Imaging for Graft Sizing Before Lateral Meniscal Transplantation. Am J Sports Med. 2020 Dec;48(14):3534-3540. doi: 10.1177/0363546520963095. Epub 2020 Oct 27. PMID: 33108216.
- Franciozi CE, Ambra LF, Albertoni LJB, Debieux P, Granata GSM Jr, Kubota MS, Carneiro M, Abdalla RJ, Luzo MVM, Cohen M. Anteromedial Tibial Tubercle Osteotomy Improves Results of Medial Patellofemoral Ligament Reconstruction for Recurrent Patellar Instability in Patients With Tibial Tuberosity-Trochlear Groove Distance of 17 to 20 mm. Arthroscopy. 2019 Feb;35(2):566-574. doi: 10.1016/j.arthro.2018.10.109. Epub 2019 Jan 4. PMID: 30612771.
- Risso RC, Ferraro LHC, Nouer Frederico T, Peng PWH, Luzo MV, Debieux P, Sakata RK. Chemical Ablation of Genicular Nerve with Phenol for Pain Relief in Patients with Knee Osteoarthritis: A Prospective Study. Pain Pract. 2020 Dec 4. doi: 10.1111/papr.12972. Epub ahead of print. PMID: 33277760.
- Astur DC, Novaretti JV, Gomes ML, Rodrigues AG Jr, Kaleka CC, Cavalcante ELB, Debieux P, Amaro JT, Cohen M. Medial Opening Wedge High Tibial Osteotomy Decreases Medial Meniscal Extrusion and Improves Clinical Outcomes and Return to Activity. Orthop J Sports Med. 2020 Apr 17;8(4):2325967120913531. doi: 10.1177/2325967120913531. PMID: 32341931; PMCID: PMC7168781.
- Debieux P, Jimenez AE, Novaretti JV, Kaleka CC, Kriscenski DE, Astur DC, Obopilwe E, Tamburini LM, Muench LN, Cote MP, Cohen M, Coyner KJ. Medial meniscal extrusion greater than 4 mm reduces medial tibiofemoral compartment contact area: a biomechanical analysis of tibiofemoral contact area and pressures with varying amounts of meniscal extrusion. Knee Surg Sports Traumatol Arthrosc. 2020 Nov 22. doi: 10.1007/s00167-020-06363-0. Epub ahead of print. PMID: 33221933.